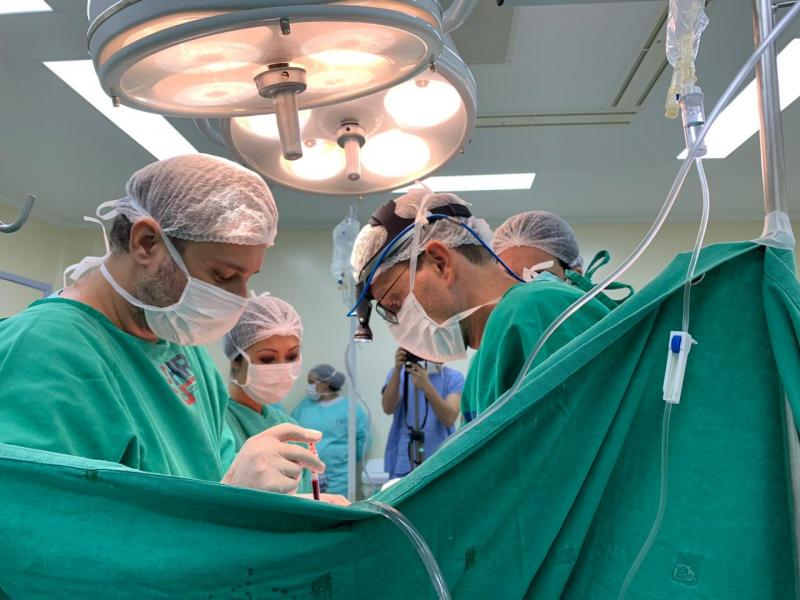
Transplante pulmonar pós-covid: uma breve história no tempo
Dr. Henrique Nietmann
Sei que todos já devem estar saturados de informações e
artigos sobre a pandemia e suas consequências
nefastas, mas, como transplantador, sinto-me na obrigação de compartilhar alguns
dados referentes aos transplantes e, mais especificamente, o transplante de
órgãos torácicos no Brasil. Temos vivido um período extremamente difícil no
cenário mundial e, principalmente, nacional, pois, num país de dimensões
continentais como o nosso e com as dificuldades inerentes ao acesso à saúde de
nossa população, o propósito de tentar
oferecer uma segunda chance àquelas pessoas que necessitam de um transplante
para continuar vivendo com dignidade tornou-se tarefa quase que hercúlea.
Dados recentes mostram que a mortalidade em lista de espera
por um órgão em nosso país teve aumento de cerca de 15% em comparação ao
período pré-pandemia, chegando a 35% do total de pacientes inscritos. Mais especificamente em relação aos pulmões, houve
um declínio de mais de 40% do número de transplantes realizados no país. Somado
a este problema, as equipes têm enfrentado uma nova realidade: os pacientes que
apresentam sequelas pulmonares irreversíveis e que necessitam de um transplante
pulmonar. Não existe até o momento um dado concreto que nos permita estimar com
precisão a porcentagem de pacientes que evoluíram ou evoluirão para um quadro
de pneumopatia terminal no Brasil, mas dados internacionais sugerem que este número
corresponda a menos de 1% dos infectados.
No primeiro semestre de 2020, alguns países da Europa, a
China e os Estados Unidos relataram os primeiros casos de pacientes submetidos
a transplante pulmonar devido a sequelas pós-covid. No Brasil, esta realidade começou
a tomar forma quando, ao final deste mesmo ano, as equipes transplantadoras do Estado
de São Paulo (Incor, Einstein e Funfarme) começaram a buscar alternativas na
Câmara Técnica Estadual de Transplantes para a inclusão e priorização em lista
destes pacientes. Já no ano de 2021, ao percebermos o aumento no número de
solicitações de priorização de pacientes, identificou-se a necessidade de se
criar uma lista de critérios de inclusão em fila que permitisse a utilização
racional dos órgãos, considerando as chances de sobrevida pós-transplante
destes pacientes, dada a escassez deles.
Portanto, baseados na literatura mundial e na realidade
brasileira, estabeleceram-se critérios para a inclusão e priorização e lista
que seguem abaixo:
1) - PCR NEGATIVO para covid em amostras do trato
respiratório inferior com 24-48h de intervalo;
2) - idade entre 18 e 50anos;
3) - irreversibilidade do quadro pulmonar, com 6
semanas do início dos sintomas e com dependência de suporte ventilatório
24h/dia ou ECMO por pelo menos 4 semanas;
4) - IMC entre 17 e 27 prévio a internação;
5) - estabilidade hemodinâmica;
6) - ausência de infecções bacterianas ou fúngicas não
responsivas a tratamento antimicrobiano disponível;
7) - paciente capaz de ser acordado e compreender que
será avaliado para transplante e concordar em ser transplantado;
8) - avaliação e aprovação do serviço social; ausência
de história de tabagismo ativo até o episódio de covid-19;
9) - será tolerada neuropatia do doente crítico desde
que ele apresente força muscular grau 3 e seja possível manter a reabilitação
durante a espera por um órgão;
10 - ecocardiograma com fração de ejeção maior que
50% e ausência de vegetações ou anormalidades anatômicas e/ou funcionais;
11 - cateterismo esquerdo sem sinais de doença
coronariana em maiores de 50 anos e angiotomografia de coronárias em pacientes
entre 40-50 anos;
12 - ausência de outras disfunções orgânicas agudas,
exceto insuficiência renal;
13 - autonomia da equipe transplantadora em
contraindicar de acordo com o conjunto de informações clínicas avaliadas pela
equipe multiprofissional, independente das demais equipes que acompanham o
paciente.
Desde a criação destes critérios em abril deste ano até o
presente momento, foram realizados cinco transplantes com este tipo de paciente,
sendo que, atualmente, quatro encontram-se vivos e em recuperação, mostrando a seriedade,
competência, profissionalismo e dedicação dos profissionais envolvidos.
Entretanto, vale salientar que todos os pacientes transplantados foram mantidos
vivos graças à utilização da ECMO, tecnologia inovadora e altamente eficiente,
mas que, infelizmente, não está disponível para pacientes do SUS de forma
oficial, pois sua inclusão no rol dos procedimentos no sistema nacional foi
vetada em parecer recente de uma Conitec criada para este fim.
Em uma análise mais profunda, esta questão nos remete a um
dilema ético que talvez nos faça refletir: será que estamos realmente
garantindo a todos os brasileiros o princípio da EQUIDADE, base fundamental do
SUS, se apenas aqueles poucos pacientes que possuem condições de arcar com as
despesas de uma tecnologia avançada, porém dispendiosa, terão a chance de serem
incluídos e priorizados em lista, em detrimento de tantos outros que não têm a
mesma “sorte”?
Assim como o tempo nos ajudou a entender melhor os efeitos desta
infecção viral e nos ensinou a conviver com essa nova realidade, ele também nos
ajudará a encontrar uma saída para estas e muitas outras questões que nos
afligem nesse novo cotidiano. Cabe a nós, portanto, utilizá-lo com sabedoria,
pois hoje, mais do que nunca, NÃO HÁ TEMPO A PERDER!
Dr. Henrique Nietmann é cirurgião torácico do Hospital de Base de Rio
Preto

 Filie-se à APM
Filie-se à APM smcriopreto
smcriopreto smcriopreto
smcriopreto 17997898723
17997898723